Больной Г. А., 8 лет, поступил в клинику госпитальной педиатрии 22. VIII 1970 г. с направительным диагнозом: ревмокардит, комбинированный митральный порок сердца.
При поступлении жалобы на одышку, бледность, похудание. Со слов отца, у ребенка в четырехлетнем возрасте диагностирован врожденный порок сердца. Наблюдается в поликлинике, откуда был направлен на консультацию в клинику грудной хирургии, а затем на стационарное лечение в клинику госпитальной терапии.
Родился от второй беременности, вес при рождении 4100 г. Рос и развивался слабым ребенком. Перенес корь, «кишечное» заболевание. Постоянные запоры, стул необильный, только после клизмы.
Объективно: общее состояние удовлетворительное, бледный, пониженного питания. Отстает в физическом развитии. Грудная клетка бочкообразной формы. Лимфатические узлы всех пяти групп увеличены до размеров фасоли.
Легкие: сзади слева выслушиваются сухие хрипы.
Сердце: расположено высоко, границы его умеренно расширены за счет левых и правых отделов. Аускультативно грубый систолический и диастолическнй шум. Акцент II тона на аорте.
Живот мягкий, слева прощупывается опухолевидное образование, опускающееся в область малого таза, мягкой консистенции, безболезненное, подвижное. Печень и селезенка не увеличены.
Анализ крови: гемоглобина 12 ед., эритроцитов 4 280 000, цветной показатель 0,85, лейкоцитов 8450, нейтрофилов: палочкоядерных 3%, сегментоядерных 68%, лимфоцитов 29%, СОЭ 3 мм/ч.
Анализ мочи: желтая, кислой реакции, прозрачная. Белок и сахар не обнаружены. Микроскопия осадка: клетки плоского эпителия. Лейкоциты 1 — 2 в поле зрения. Соли — оксалаты единичные. Дрожжевые грибки.
Анализ кала: оформлен, светло-коричневый, с обычным запахом.
Микроскопия: определяется детрит, нейтральный жир, мыла, непереваримая клетчатка, слизь, единичные лейкоциты.
Исследование крови: пробы на ревматизм отрицательные.
ЭКГ: синусовая тахикардия. Указание на изменение в миокарде желудочков и предсердий.
Рентгенологическое исследование: куполы диафрагмы значительно приподняты. Плевральные синусы свободные. Тени корней легких значительно сгущены, расширены. Сердце шаровидной формы, расширено в поперечнике за счет левых и правых отделов. Аномалия развития X — XI ребер справа (на рисунке положение — А).
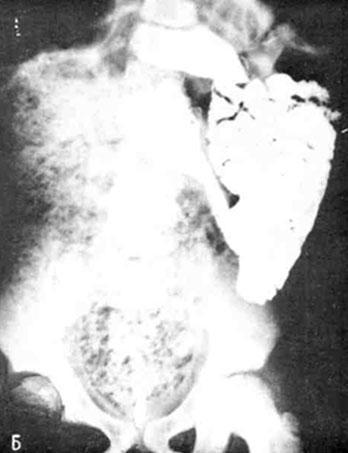
При обзорной рентгеноскопии брюшной полости определяется резко выраженный пневматоз толстой кишки. Пищевод и кардия свободно проходимы. Складки слииэстой желудка продольные, видны во всех отделах. После тугого заполнения желудок расположен высоко, деформирован, с гладкими контурами. Перистальтика симметричная. Привратник проходим. Луковица двенадцатиперстной кишки и кольцо ее не изменены. Через 2 ч остаток бария в желудке равен 10%. Остальная часть бария заполняет петли тонкой кишки, которые оттеснены в левую верхнюю половину брюшной полости (на рисунке положение — Б).
Через 24 ч желудок и тонкая кишка свободны от контрастной массы. Заполнены восходящая и поперечная части толстой кишки, просвет которых сужен, гаустральная сегментация деформирована, асимметрична. Нисходящий отдел толстой и сигмовидная кишка заполнены контрастной массой нетуго, вперемежку с содержимым кишечника. Эти отделы резко расширены, ширина поперечника 10 — 12 см. Гаустральная сегментация отсутствует. Над тенью лобка в кишечнике видна тень монеты.
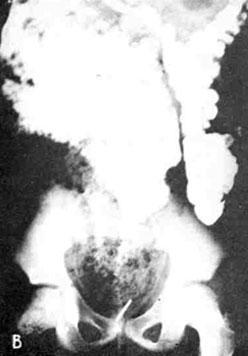
Через 50 (на рисунке положение — В) и 98 ч определяются туго заполненные барием нисходящий отдел, сигмовидная кишка, резко расширенные в поперечнике, расположенные в правой половине брюшной полости.
После полного опорожнения толстой кишки от контрастной массы произведена ирригоскопия. Заполнение толстой кишки производилось медленно, небольшими порциями. При исследовании в прямом и боковом положениях отмечается резкое сужение просвета прямой кишки в аноректальном отделе на протяжении 2 — 3 см. Контуры суженного отдела ригидны. Вышележащие отделы прямой кишки, сигма и часть нисходящего отдела резко расширены в поперечнике (на рисунке положение — Г).
Рентгенограмма больного Г. А., 8 лет
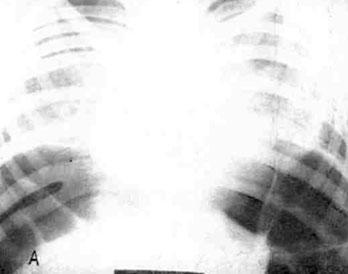

А — рентгенограмма органов грудной полости. Высоко расположены куполы диафрагмы, сгущены тени корней легких. Сердце округлой формы, умеренно расширено в поперечнике за счет левых и правых отделов.
Б — петли тонкой кишки оттеснены влево.
В — через 50 ч заполнены контрастной массой и резко расширены нисходящий отдел толстой кишки и сигма. Видна тень монеты.
Г — ирригоскопия, боковая проекция.
Заключение: болезнь Фавалли — Гиршпрунга. Оперативное подтверждение диагноза. Кроме этого заболевания, у ребенка в процессе клинического обследования установлен врожденный порок сердца (дефект межжелудочковей перегородки). Аномалия развития поясничных позвонков (бабочковидные позвонки) и X ребра справа.
Таким образом, своевременная диагностика этого заболевания и оперативное вмешательство избавляют ребенка от тяжелых последствий развившегося мегаколона. При подозрении на болезнь Фавалли — Гиршпрунта необходимо рентгенологическое исследование желудочно-кишечного тракта детей любого возраста, даже новорожденных.
Рентгенологическая диагностика в начальной стадии трудна, однако, при соблюдении всех необходимых мероприятий в процессе подготовки к рентгенологическому исследованию желудочно-кишечного тракта и при правильно произведенной методике рентгенологического исследования ранняя диагностика данного заболевания возможна.
«Рентгенодиагностика заболеваний желудочно-кишечного тракта у детей»,
Д.Н.Максумов, Е.И.Агафонова, Б.Н.Калмыков
При дифференциальной диагностике болезни Фавалли — Гиршпрунга рекомендуется метод ректальной биопсии, предложенный Swenson в 1955 г. Она показана в случаях несоответствия между клиникой врожденного аганглиоза толстой кишки и данными рентгенологического исследования, а также безуспешности консервативного лечения (Ю. Ф. Исаков, 1965). Метод ректальной биопсии несложен, безопасен и показан в любом возрасте (даже у новорожденных). Дефект ткани…
Исследование детей старшего возраста начинается с обзорной рентгеноскопии грудной клетки и брюшной полости. Необходимо обратить внимание на расположение и подвижность куполов диафрагмы, положение сердца, степень расширения толстой кишки. При ирригоскопии в задачу рентгенолога входит определение локализации и протяженности аганглионарной зоны, степени сужения ее и расширения вышележащих отделов. Затем определяются длина сигмовидной кишки и ее подвижность….
Рентгенологическая картина: при аганглиозе всей толстой кишки и при распространении аганглионарной зоны на терминальную часть подвздошной кишки на обзорной рентгенограмме брюшной полости новорожденного (выполненной в прямой и боковой проекции ребенка) видны расширенные петли тонкой кишки. Это указывает на непроходимость дистального отдела тонкой или толстой кишки. В случаях аганглиоза всей толстой кишки возможно ретроградное заполнение всех…
Об этиологии и патогенезе данного заболевания нет единого мнения, однако в последние годы благодаря накопленному опыту и данным гистологического исследования большое значение придается неврогенной теории. В 1901 г. Tittel впервые отметил изменения в строении узлов ауэрбаховского сплетения в стенке кишки при болезни Гиршпрунга. И. А. Абрикосов (1909) считал, что в основе заболевания лежит недостаточная рефлекторная…
Макроскопически для болезни Фавалли — Гиршпрунга характерно сужение дистального отдела кишки, расширение проксимальной части и воронкообразный переход между этими отделами. Мышечный слой в зонах сужения и расширения утолщен, особенно в области перехода, слизистая оболочка гипертрофирована, гаустральная сегментация отсутствует. Если аганглиоз охватывает и прямую кишку, то она гипоплазирована, а просвет ее сужен. Протяженность поражения различная. Ю….
